Per stenosi si intende un restringimento di un orifizio o canale, che comprime il suo contenuto o impedisce un corretto passaggio.
Nel caso della colonna vertebrale si parla di stenosi spinale, per cui si verifica un restringimento dello spazio che ospita il midollo e le radici spinali.
Il canale vertebrale mette in comunicazione il cervello con il resto nel nostro corpo, per cui la sua compressione dall’esterno può essere particolarmente dolorosa ed in alcuni casi pericolosa.
Si tratta di una condizione relativamente comune, che riconosce cause sia congenite sia acquisite
La stenosi spinale
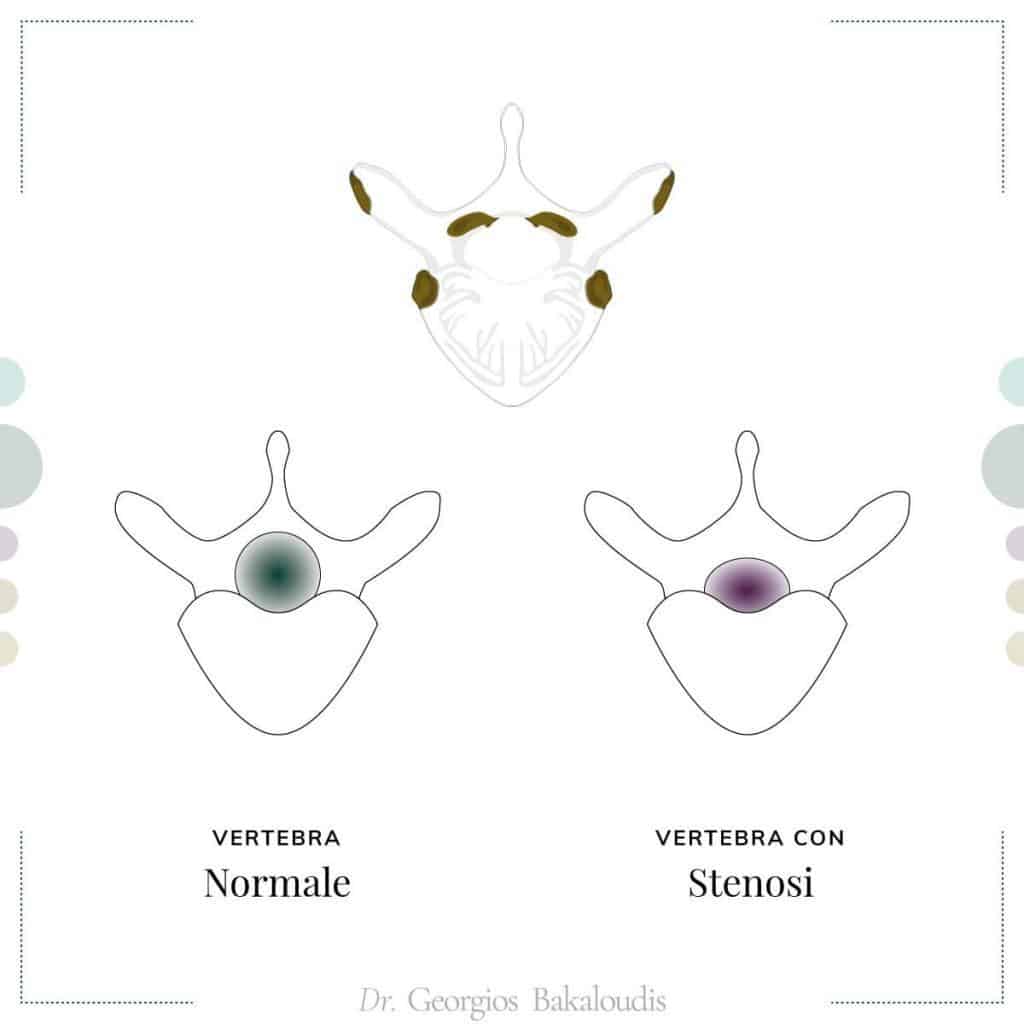
In medicina il termine stenosi indica il restringimento di un canale, di un dotto o di un orifizio: nella stenosi spinale, si verifica una riduzione dello spazio che contiene midollo spinale e radici nervose.
La stenosi spinale può comprimere le strutture, causando una serie di sintomi principalmente di tipo neurologico.
I sintomi della stenosi spinale

La stenosi del canale vertebrale molto spesso è asintomatica: significativi quadri di stenosi diagnosticati con i test di imaging in numerosi casi non presentano alcun sintomo, se non quando si verifica la compressione del midollo spinale.
Quando è presente la compressione del midollo spinale, la sintomatologia più di frequente riferita è il mal di schiena, che aumenta durante la deambulazione.
Oltre a ciò viene riscontrato:
- zoppia intermittente (claudicatio intermittens spinalis);
- dolore alle gambe;
- formicolio agli arti inferiori;
- ipoestesia, riduzione parziale o totale della sensibilità;
- crampi;
- progressiva debolezza.
Caratteristica della stenosi spinale è il peggioramento di tale sintomatologia durante la deambulazione o con il mantenimento della stazione eretta prolungata: il riposo diminuisce significativamente il dolore, così come la flessione in avanti.
Spesso, infatti, i pazienti affetti da stenosi tendono a camminare incurvati verso avanti, sentendo dolore estendendo nuovamente la colonna.
Un’altra particolarità della condizione è il susseguirsi di periodi di miglioramento e peggioramento dei sintomi.
Sintomi della stenosi lombare spinale
Molto raramente possono presentarsi sintomi più gravi, se presente un’importante compressione midollare lombare, come:
- perdita di controllo degli sfinteri anale o vescicale;
- incapacità a camminare;
- anestesia a sella;
- impotenza.
In questo caso si parla di sindrome della cauda equina, una grave condizione neurologica che deve essere trattata chirurgicamente nel minor tempo possibile, in quanto può portare a incontinenza e paralisi degli arti inferiori, anche permanente.
Le cause della stenosi spinale

La causa principale di stenosi del canale vertebrale è la disidratazione naturale dei dischi intervertebrali data dall’invecchiamento: questi, infatti, perdono progressivamente acqua, diminuendo in altezza e diventando maggiormente soggetti a protrusioni e rotture.
In questi casi si parla di bulging discale e, nei casi più gravi, di ernia del disco, in cui il contenuto dei dischi intervertebrali viene espulso all’esterno, invadendo il canale vertebrale.
Altre cause di stenosi spinale sono:
- l’artrosi, ovvero il deterioramento delle cartilagini articolari;
- la spondilolistesi, una condizione in cui si verifica lo slittamento di una vertebra su di un’altra.
Le condizioni sopra descritte si presentano principalmente dopo i 50 anni, anche se una stenosi può essere presente fin dalla nascita o palesarsi durante la fase dell’accrescimento: in questi casi è generalmente conseguenza di disfunzioni ereditarie come l’acondroplasia, una delle forme principali di nanismo.
La cura della spinosi spinale
Il trattamento non chirurgico mira al ripristino delle normali funzioni quotidiane e al sollievo dal dolore.
In genere il dolore è controllato in maniera efficace tramite l’assunzione di farmaci associata a terapia fisica: raramente si rende necessario il trattamento chirurgico, in particolare nei casi di compressione del midollo che genera importanti sintomi o di sindrome della cauda equina.
La terapia conservativa, dunque, non influisce sulla stenosi del canale vertebrale, ma molti pazienti riferiscono un miglioramento delle loro condizioni cliniche, per cui è considerato il trattamento d’elezione.
Farmaci Antinfiammatori
Considerando che il dolore accusato dai pazienti affetti da stenosi spinale lombare è dovuto dalla pressione/costrizione dei nervi, la riduzione dell’infiammazione, in particolare del gonfiore, attorno a tali radici può ridurre la sintomatologia.
I farmaci antinfiammatori non steroidei (FANS) possono diminuire il dolore nelle fasi iniziali, mentre se utilizzati per un periodo di oltre cinque-dieci giorni riducono l’infiammazione.
Bisogna prestare attenzione all’uso di tali medicamenti, considerando i frequenti effetti collaterali ad essi associati come ulcera o gastrite.
Terapie fisiche

Stretching, massoterapia e rinforzo della muscolatura lombare ed addominale spesso aiutano nella gestione dei sintomi.
Anche le manipolazioni mostrano miglioramenti in alcuni casi, anche se è necessario prestare attenzione nei pazienti con ernia del disco lombare, dato che in diversi casi è stato riportato il peggioramento della sintomatologia.
Iniezioni di cortisone
I cortisonici sono potentissimi farmaci antinfiammatori: l’iniezione di tale sostanze attorno ai nervi o nello spazio epidurale può diminuire la flogosi quindi anche il dolore. Riducono, inoltre, la ipoestesia ma non la debolezza nelle gambe.
È raccomandato l’utilizzo di tale iniezioni non più di 3 volte all’anno.
Intervento Chirurgico

L’intervento chirurgico della stenosi del canale lombare è riservato ai pazienti che riferiscono una qualità della vita in costante peggioramento, con gravi difficoltà nella deambulazione e severa astenia/ipoestesia agli arti inferiori.
Spesso lamentano una diminuzione importante e progressiva nella loro autonomia di deambulare, che risulta una delle cause più frequenti nell’optare per il trattamento chirurgico.
Le tradizionali possibilità che offre la chirurgia della stenosi del canale vertebrale sono:
- la laminectomia decompressiva;
- la fusione spinale.
Laminectomia decompressiva

La laminectomia decompressiva prevede la rimozione delle lamine vertebrali, in modo da liberare il midollo e le radici spinali.
Può essere eseguita con tecnica mini-invasiva, con un’incisione longitudinale mediana che permette di spostare i muscoli e intervenire direttamente sulle strutture ossee.
Dopo l’asportazione delle lamine, in casi selezionati, vengono inserite delle viti e barre nei corpi vertebrali e posizionato dell’osso ai lati, in modo da garantire la stabilità.
La letteratura scientifica ha dimostrato ampiamente come la laminectomia, con o senza fusione spinale, ottiene dei risultati ottimi, se non eccellenti, nella stragrande maggioranza dei casi, oltre il 90%.
La maggior parte dei pazienti tornano a una vita normale dopo il primo periodo di ripresa, permettendo di svolgere le attività che in precedenza risultavano particolarmente dolorose.
Fusione spinale
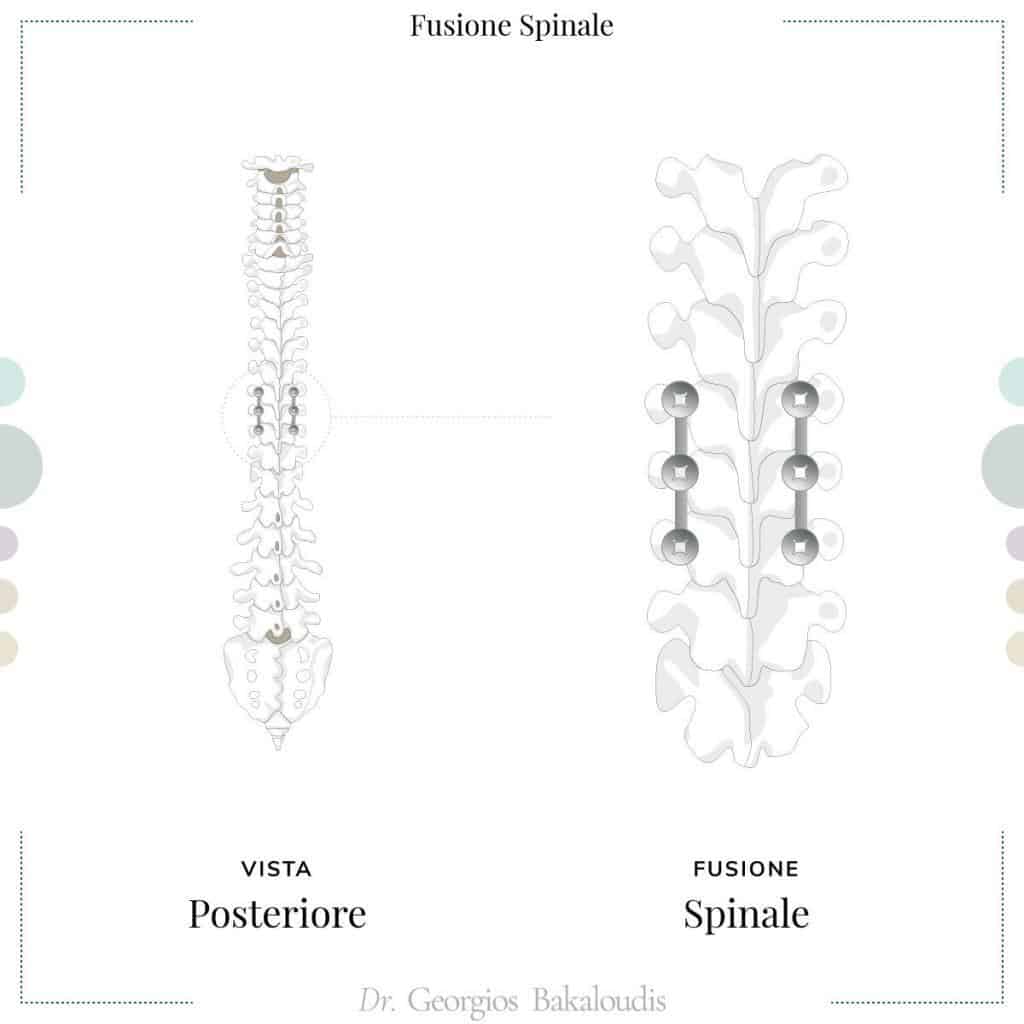
Quando il processo degenerativo alla base della stenosi vertebrale provoca il movimento dei corpi vertebrali e si verifica una instabilità, è necessario ricorrere all’intervento di fusione spinale.
Oltre alla rimozione della lamina, viene creata un’impalcatura con viti, gabbie e barre in titanio, anche per via percutanea, dentro la quali vengono inseriti dei frammenti di osso che incentivano la fusione delle vertebre, migliorando la stabilità.
Vi sono rischi minori associati a tali procedure come in qualsiasi intervento chirurgico; questi includono:
- sanguinamento;
- infezione;
- ematomi post-operatori;
- eventi avversi all’anestesia.
Tali evenienze vengono notevolmente ridotte grazie ad un accurato planning pre-operatorio e all’utilizzo delle tecniche mini-invasive sopra menzionate.
I pazienti in età avanzata presentano maggiori rischi chirurgici, come anche:
- le persone obese;
- i diabetici;
- i fumatori;
- pazienti con patologie sistemiche multiple (ad esempio cardiopatici, ipertesi, dislipidemie).
Le complicanze specifiche degli interventi alla colonna vertebrale sono:
- lesioni del sacco durale (guaina che avvolge le radici nervose);
- lesioni neurologiche;
- malposizionamento dei mezzi di sintesi (viti, gabbie e barre);
- fallimento/rottura dei mezzi di sintesi per l’artrodesi;
- necessità di revisioni precoci o tardive;
- fallimento nel miglioramento del dolore;
- ripresa della sintomatologia.
Ad ogni modo, le complicanze in questione sono eventi particolarmente rari, specie se l’intervento viene eseguito in centri altamente specializzati in chirurgia vertebrale.
Senza dubbio l’avvento della moderna era della chirurgia vertebrale robotica potenzia in maniera esponenziale i vantaggi già ben dimostrati degli approcci meno invasivi.
L’utilizzo del “robot spinale” nella pratica clinica facilita una pianificazione dettagliata di un dato intervento anche complesso, ma soprattutto il programma chirurgico è paziente specifico considerando che si basa su un esame preoperatorio (TAC a bassa dose).
Questo comporta un incremento all’efficacia ed accuratezza dell’intero processo, con diminuzione dei tempi chirurgici, meno tempi di anestesia e di ricovero.
In un futuro non molto lontano, le applicazioni cliniche del “robot spinale” verranno decisamente ampliate, includendo procedure chirurgiche sempre più complesse, come la decompressione/laminectomia spinale, la resezione di tumori, e sopratutto gli interventi di chirurgia delle deformità vertebrali (scoliosi/cifosi/spondilolistesi).
Ad ogni modo, le complicanze in questione sono eventi particolarmente rari, specie se l’intervento viene eseguito in centri altamente specializzati in chirurgia vertebrale.
La convalescenza

Dopo l’intervento di stenosi lombare, la convalescenza in ospedale può durare qualche giorno, in relazione principalmente al tipo di intervento, le condizioni cliniche e l’età della persona operata.
I pazienti in buona salute sottoposti a interventi di laminectomia possono essere dimessi il giorno dopo e tornare in tempi brevissimi, 2 settimane, alle normali attività quotidiane, come guidare e il rientro ad attività lavorative sedentarie.
La fusione spinale presuppone una degenza ospedaliera più lunga, solitamente di 3/4 giorni, e l’uso di un busto ortopedico per circa 1 mese dopo l’intervento.
La ripresa di una certa autonomia (guidare, lievi attività quotidiane) si ha mediamente dopo 1 mese, mentre per l’attività lavorativa e sport si sconsigliano almeno 2 mesi di riposo.
Le moderne tecniche mini-invasive hanno ridotto in maniera significativa i tempi di ripresa dopo una fusione spinale con o senza laminectomia, con la possibilità di camminare il giorno stesso o in prima giornata post-operatoria, con un ritorno al proprio ambiente domestico il secondo giorno.
La ripresa delle normali attività quotidiane può avvenire già dopo 15-20 giorni, con un rientro ad una qualità della vita pressoché ottimale entro 30 giorni.
La riabilitazione si limita alla ripresa della deambulazione autonoma con insegnamento di esercizi di rinforzo della muscolatura addominale e lombare.
Le persone con età avanzata possono necessitare un percorso di riabilitazione protetto in strutture ospedaliere dedicate, per un periodo variabile di 20-30 giorni prima del rientro al proprio domicilio.



