L’operazione per l’ernia del disco si rende necessaria nei casi in cui la sintomatologia sia particolarmente persistente, mostrando in alcuni casi dei deficit neurologici.
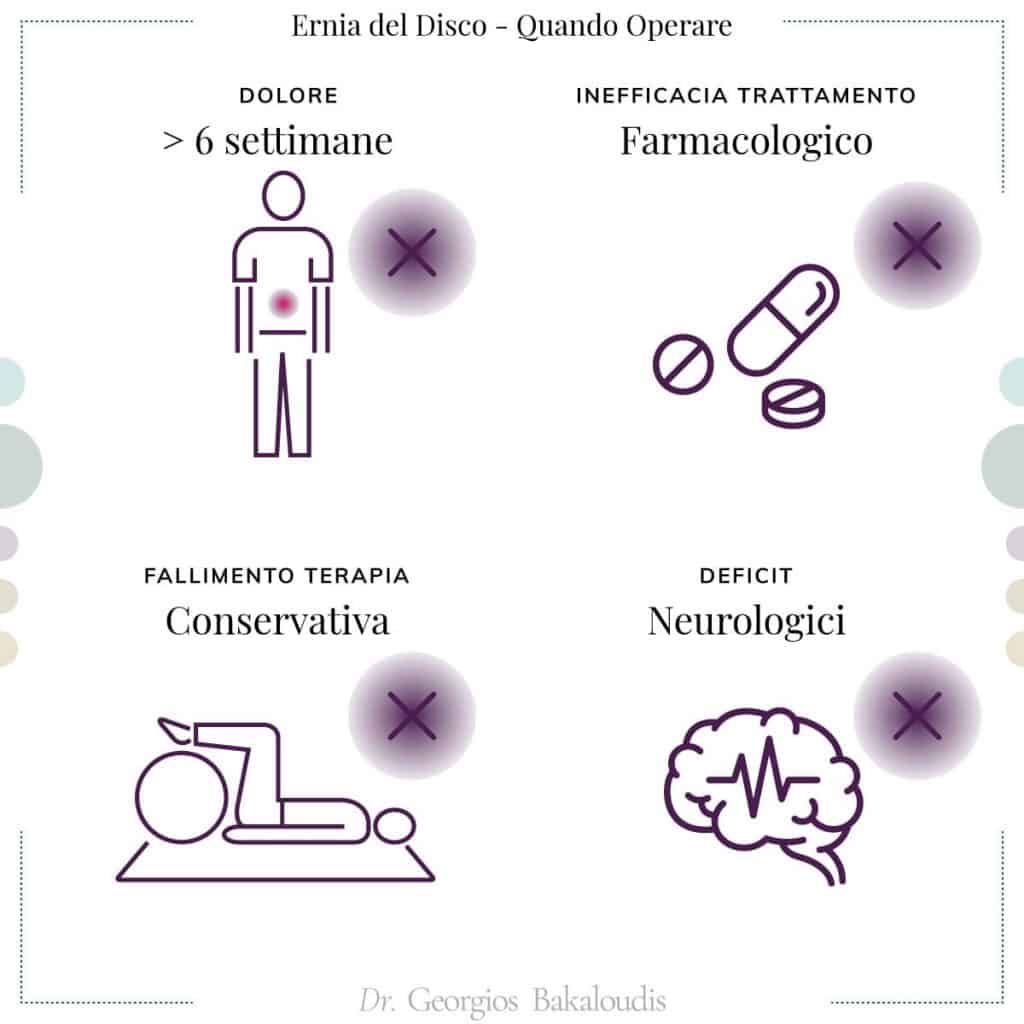
Nello specifico, l’operazione per il trattamento dell’ernia del disco è indicata in caso di:
- dolore per più di 6 settimane;
- inefficacia dei trattamenti farmacologici;
- fallimento della terapia conservativa a seguito di un’adeguata applicazione;
- deficit neurologici.
A prescindere da queste informazioni, la valutazione clinica e strumentale (Radiografie e RMN/TAC) da parte del chirurgo vertebrale esperto risulta dirimente nella scelta tra operazione o no.
L’ernia del disco

L’ernia del disco è una discopatia degenerativa che interessa la struttura fibro-cartilaginea presente tra le vertebre della colonna.
L’evento scatenante è la fuoriuscita del contenuto interno dei dischi vertebrali (chiamato nucleo polposo) che provoca pressione sui nervi e dolore.
La componente fibrocartilaginea (a forma di anello) che ferma al suo interno il nucleo polposo si chiama anulus fibroso: questo perde, con l’avanzare dell’età, il suo alto contenuto idrico, predisponendosi alla rottura e alla conseguente fuoriuscita del suo contenuto.
L’ernia del disco è, infatti, una patologia che si presenta più frequentemente tra i 30 e i 50 anni.
Nella maggioranza dei casi (oltre 80%) è una condizione che vede la diminuzione del dolore ed una rapida ripresa della vita normale con terapie di tipo conservativo: tuttavia in alcuni casi, anche se rari, la chirurgia è la soluzione finale, in particolare quando i sintomi meccanici persistono e/o si presentano anche quelli di tipo neurologico.
Tipologie di ernia
Le ernie del disco possono essere diverse, le più comuni sono:
- contenute (la rottura dell’annulus non è completa e la sporgenza del disco è minima);
- protruse (con una fuoriuscita parziale del nucleo polposo);
- espulse o migrate (la rottura dell’annulus è importante e il nucleo polposo fuoriesce nel canale vertebrale).
Vi è un’altra condizione clinica, estremamente grave ma molto rara, chiamata sindrome della cauda equina, l’unica considerata un’emergenza chirurgica.
È caratterizzata da una marcata fuoriuscita di materiale discale che provoca una quasi completa stenosi del canale vertebrale.
Questo evento può manifestarsi con la perdita della capacità di camminare, impossibilità di controllo dei sfinteri anale e vescicale e insensibilità agli arti inferiori diffusa.
I sintomi dell’ernia del disco
In base alla tipologia di ernia del disco, quindi, possiamo avere una diversa sintomatologia: distinguerla permette di comprendere l’entità dell’ernia.
I primi sintomi percepiti sono:
- dolore molto forte a collo e schiena;
- sciatalgia o sciatica: dolore alla natica, coscia, polpaccio e piede)
- brachialgia: dolore alla spalla, braccio e mano, con dolore interscapolare;
- limitazione dei movimenti semplici.
Nei casi più gravi possiamo riscontrare dei sintomi di vero e proprio deficit neurologico, anche se questi rientrano in una percentuale molto bassa dei casi clinici, come:
- difficoltà a tenere in mano gli oggetti;
- paralisi con ipotrofia dei muscoli;
- incapacità di mantenere la stazione eretta o difficolta nel camminare;
- perdita del controllo degli sfinteri vescicale e anale (nei casi di ernia cervicale massiva con associata mielopatia cervicale acuta o nei casi della sindrome della cauda equina).
Questo è dato dalla pressione che il nucleo polposo fuoriuscito applica sulle strutture nervose (midollo/sacco durale/radici nervose) adiacenti, impedendo lo svolgimento delle loro funzioni naturali.
Possiamo fare, dunque, una distinzione tra sintomi meccanici e sintomi neurologici, questi ultimi presenti in una percentuale molto bassa (2-3%).
Come detto, l’80% dei casi viene trattato con terapia conservativa che comprende:
- l’assunzione di farmaci antinfiammatori non steroidei (FANS), corticosteroidei e mio-rilassanti;
- la fisioterapia mirata;
- delle iniezioni epidurali e blocchi antalgici con cortisone (solo quando i trattamenti precedenti non diano risultati).
Anche la sola assunzione dei farmaci può portare giovamento al paziente: quando il dolore diminuisce e viene tenuto sotto controllo, la fisioterapia può essere prescritta congiuntamente.
È molto importante sottolineare, comunque, che un farmaco non va preso solo all’occorrenza, ma bisogna seguire uno schema, soprattutto per quanto riguarda gli antinfiammatori.
I farmaci non vanno presi “statim”, cioè al bisogno, ma devono seguire un percorso.
Questo perché quando si sviluppa un’infiammazione, questa ha un naturale decorso: parte da zero e fino al momento soglia non si manifesta dolore. Una volta superata la soglia, insorge il dolore.
Capita spesso che un paziente che inizi a sentire del dolore, prenda degli antinfiammatori per un breve periodo e ne interrompa l’assunzione al momento della sua diminuzione.
Questo è sbagliato, perché è possibile che l’infiammazione si trovi nella sua fase decrescente, ma non è ancora stata eliminata; per avere dei benefici, è necessario proseguire la terapia fino alla fine, seguendo perfettamente gli schemi di assunzione che vengono prescritti dallo specialista.
Come anticipato prima, una volta tenuto sotto controllo il dolore, è possibile seguire dei programmi di fisioterapia in centri specializzati: questa sarà utile per potenziare la muscolatura e diminuire ulteriormente il dolore.
L’operazione per l’ernia del disco
Nello specifico, l’intervento per l’ernia del disco è indicato in caso di:
- dolore per più di 6 settimane;
- inefficacia dei trattamenti farmacologici;
- fallimento della terapia conservativa a seguito di un’adeguata applicazione;
- deficit neurologici.
Le tecniche modernamente utilizzate sono:
- la microdiscectomia lombare per via posteriore;
- la discectomia cervicale per via anteriore.
Microdiscectomia lombare

La microdiscectomia lombare è una tecnica mini-invasiva che, con una unica piccola incisione (< 2 cm) e senza intaccare pesantemente le strutture anatomiche adiacenti, permette la rimozione del nucleo polposo espulso e la decompressione dei nervi che causano il dolore e/o i deficit neurologici.
Negli ultimi anni si è sviluppata una tecnologia all’avanguardia che permette di eseguire lo stesso intervento per via endoscopica.
Si esegue in anestesia generale con l’ausilio di un microscopio chirurgico, che garantisce il rispetto delle strutture paraspinali e una più attenta valutazione dell’osso da rimuovere.
Grazie a queste caratteristiche, il recupero post-operatorio è più rapido e meno doloroso, con una percentuale particolarmente elevata (95%) di eliminazione della sciatalgia.
Discectomia cervicale
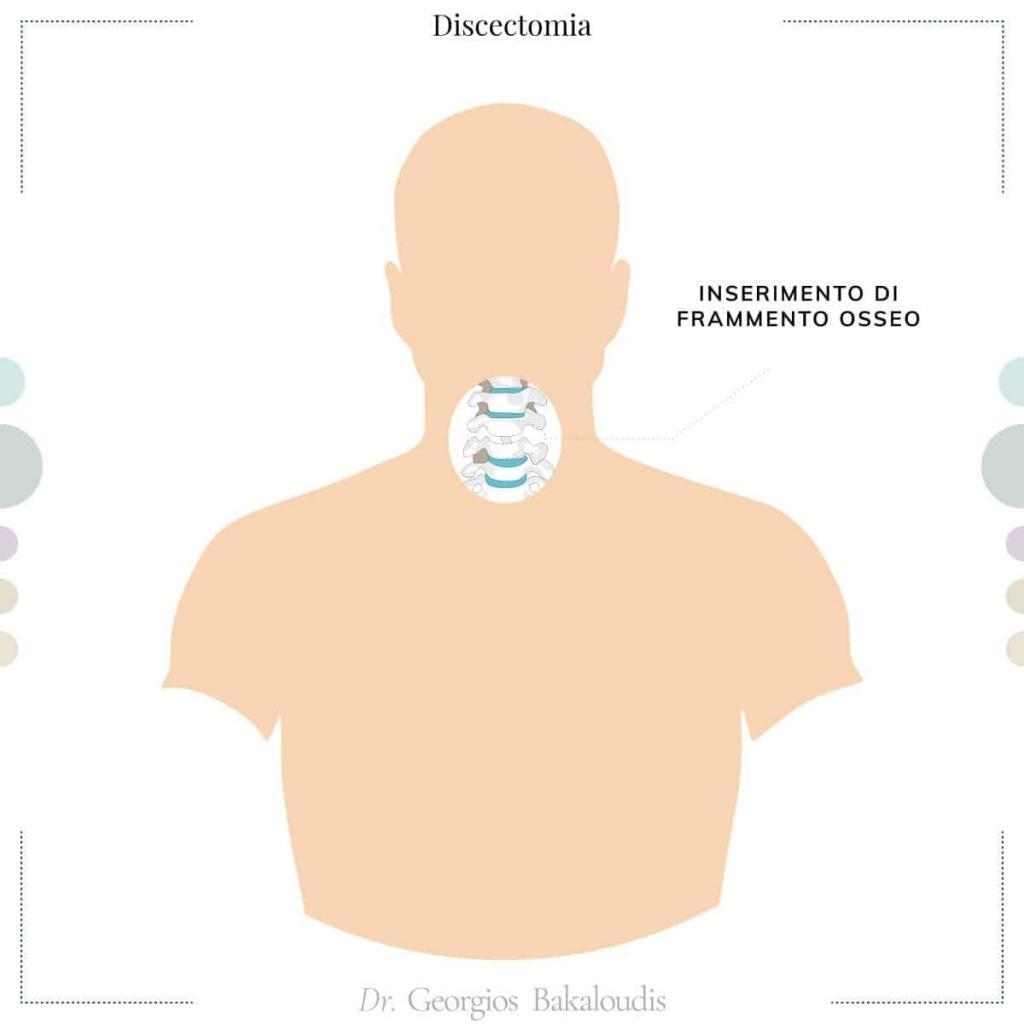
Similmente, la discectomia cervicale prevede la rimozione del disco per via anteriore, con l’inserimento di una protesi discale o di una gabbia con l’immediata risoluzione della sintomatologia.
Viene eseguita sempre in anestesia generale e, in alcuni casi, integrata con la fusione spinale che, posizionando barre e viti percutanee tra cui si inseriscono dei frammenti d’osso, rende maggiormente stabile il rachide: la discectomia cervicale
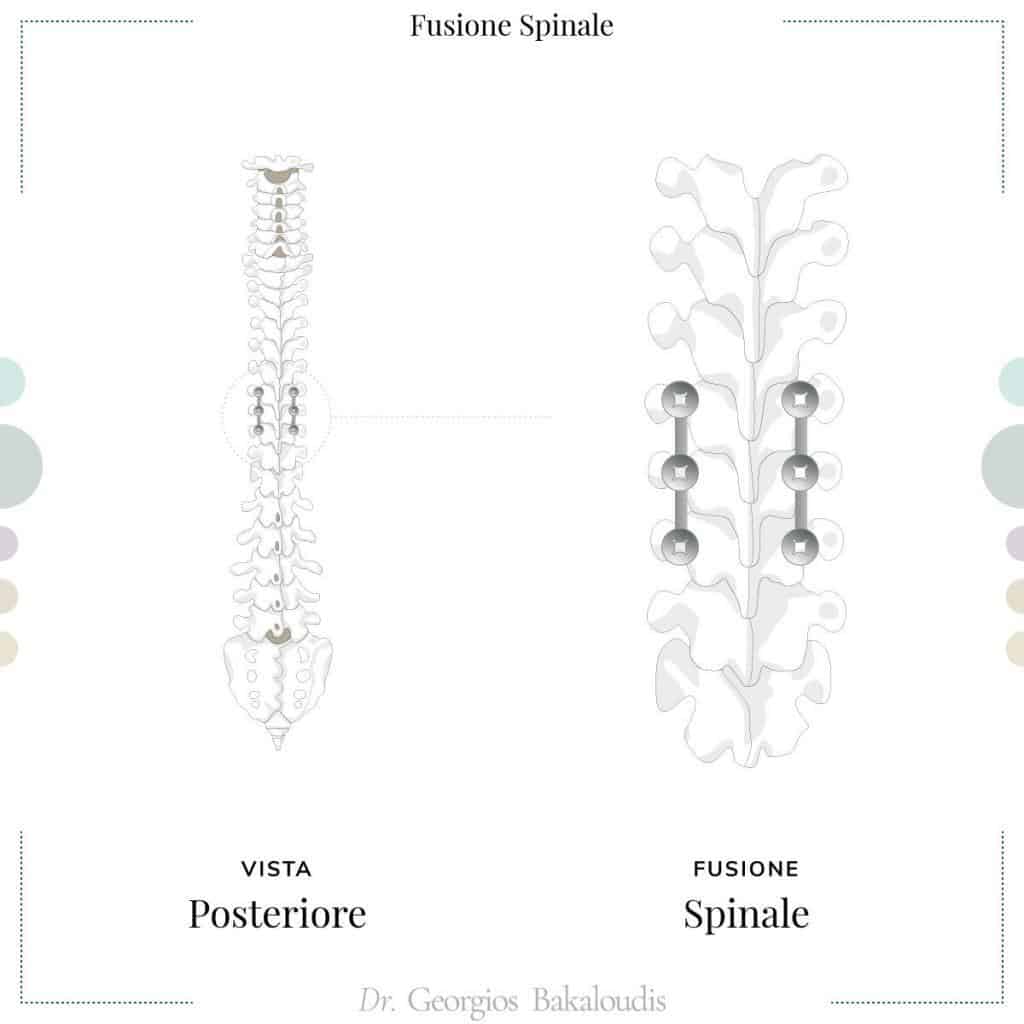
Va ricordato, comunque, che queste soluzioni si utilizzano solo nei casi molto gravi, in cui il persistere della patologia è molto più rischioso dell’operazione in sé.
I tempi di recupero dell’operazione all’ernia del disco
L’obiettivo degli interventi per il trattamento dell’ernia del disco è la risoluzione della sintomatologia.
Detto ciò, è assolutamente necessario che il paziente segua un percorso di riabilitazione preciso, in modo da prevenire altri episodi di sciatalgia.
Per questo motivo si agisce rinforzando i muscoli a supporto del rachide, ripristinando gradualmente i movimenti e la flessibilità della colonna.
La piena soddisfazione si ottiene in 30/60 giorni dall’intervento.



