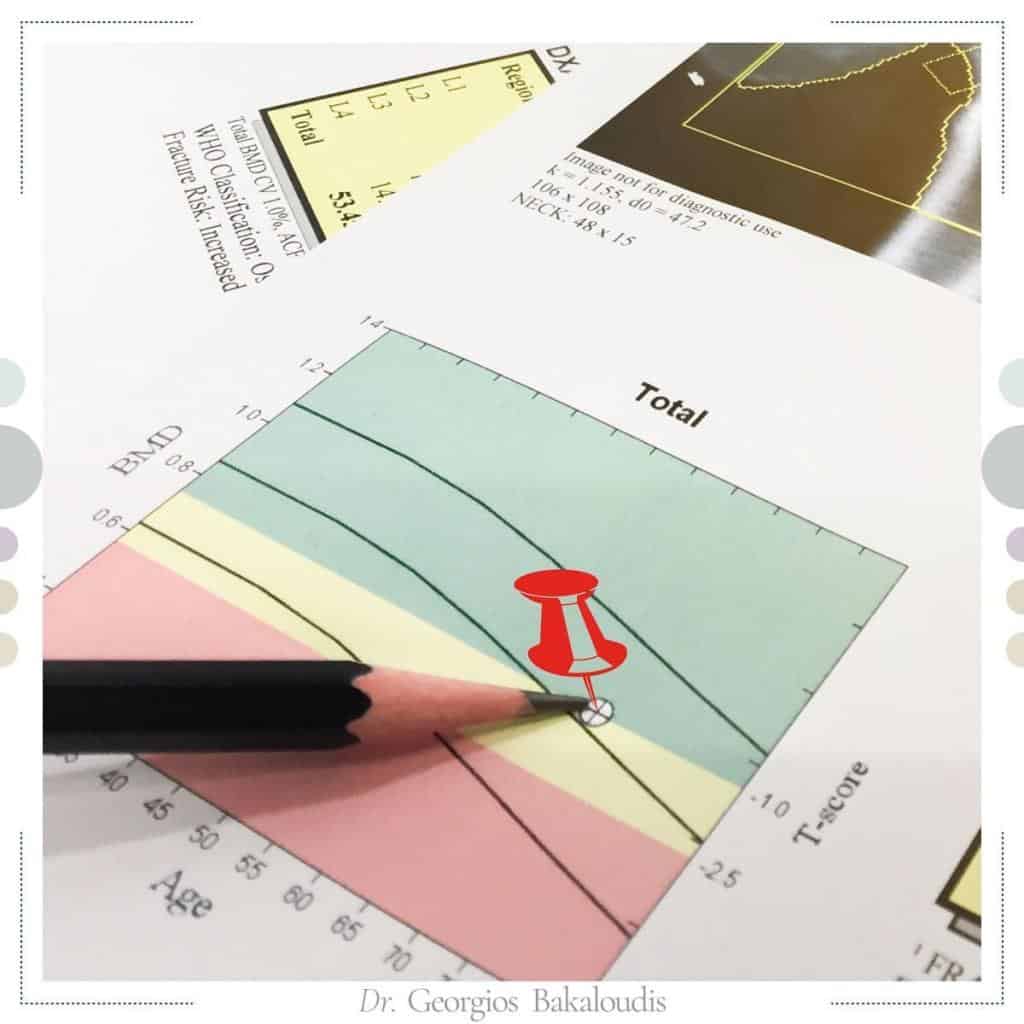
L’osteoporosi della colonna vertebrale è una condizione clinica in cui la densità ossea tende a ridursi con l’avanzare dell’età.
Normalmente non presenta particolari sintomi, se non quando si verificano fratture, molto frequenti a livello della colonna vertebrale e delle ossa lunghe.
L’osteoporosi della colonna vertebrale

Nel mondo si verifica una frattura vertebrale osteoporotica ogni 22 secondi.
L’osteoporosi della colonna vertebrale è una patologia in cui le ossa diventano estremamente deboli a causa di una bassa densità ossea.
In questo caso tendono a rompersi facilmente manifestando una sintomatologia estremamente dolorosa ed alcune volte delle ripercussioni anche pericolose.
Spesso l’osteoporosi della colonna vertebrale passa inosservata per un lungo periodo di tempo senza alcun sintomo o dolore fino a che, appunto, non avviene una frattura: in particolare, risultano molto comuni le fratture ai danni del rachide, per cui si parla anche di crollo vertebrale.

Si stima che in Italia circa 100.000 persone ogni anno subiscono un crollo vertebrale.
Colpiscono più frequentemente le donne che gli uomini, con una incidenza che aumenta con l’avanzare l’eta.
Negli ultimi anni si sono fatti significativi passi in avanti:
- nella diagnosi precoce: densitometria ossea;
- nel trattamento farmacologico: bifosfonati, Forsteo;
- nel trattamento chirurgico del crollo vertebrale da osteoporosi: vertebroplastica.
Oltre a questi aspetti bisogna affrontare tutti i problemi associati come la prevenzione, il dolore, la riabilitazione precoce e la cura dell’eventuale deformità residua.
Esistono diversi fattori di rischio che possono aumentare la probabilità di sviluppare una osteoporosi alla colonna vertebrale e conseguenti crolli vertebrali.
Questi sono:
- età avanzata;
- sesso femminile;
- casi di osteoporosi in famiglia;
- l’impiego di farmaci che aumentano la perdita della massa ossea;
- terapie corticosteroidee protratte per più di 3 mesi;
- l’abuso di alcolici;
- il tabagismo;
- l’artrite reumatoide;
- le patologie del sistema endocrino: morbo di Cushing, ipertiroidismo, iperparatiroidismo primitivo, menopausa precoce, diabete mellito;
- problemi e patologie del tratto gastrointestinale;
- immobilizzazione prolungata.
I sintomi dell’osteoporosi alla colonna vertebrale

I sintomi dell’osteoporosi della colonna vertebrale sono dovuti alle fratture da osteoporosi, i crolli vertebrali, che spesso sono il risultato di una caduta accidentale, ma altre volte anche di un movimento banale quotidiano, come:
- uno starnuto;
- un colpo di tosse;
- un movimento improvviso.
Possono provocare un forte dolore a livello della colonna vertebrale, con o senza una irradiazione alle costole o ai fianchi.
Il dolore è più frequentemente localizzato nella parte centrale della colonna lombare, all’altezza dei reni, anche se è possibile riscontrarlo nel rachide dorsale alto.
Generalmente peggiora con il movimento, in particolare modo al cambio di posizione, mentre trova sollievo con il riposo o la posizione sdraiata.
La tosse o uno starnuto possono aggravare la sintomatologia; anche se il dolore si può irradiare ad altre parti del corpo, come l’addome o gli arti inferiori, queste evenienze sono piuttosto rare.
Nello specifico, possiamo individuare 5 segnali evidenti che suggeriscono la presenza, o comunque impongono un eventuale approfondimento diagnostico, di osteoporosi della colonna vertebrale, ovvero:
- la diminuzione in altezza di almeno 3 cm;
- un episodio acuto di mal di schiena;
- l’aumento della cifosi dorsale;
- una storia familiare di osteoporosi;
- cadute frequenti.
Generalmente quando viene riscontrata la perdita in altezza, si stima appunto di almeno di 3 cm nelle fasi iniziali, si verifica anche un aumento della curvatura laterale della colonna, soprattutto a livello dorsale, in cui si riscontra, con il progredire della patologia, un gibbo importante.
Le cure dell’osteoporosi della colonna vertebrale

Quando la frattura non è diagnosticata correttamente o tempestivamente l’approccio più comunemente attuato è quello conservativo.
A questo proposito si procede con:
- l’assunzione di analgesici;
- l’utilizzo di un busto;
- un programma di fisioterapia;
- riposo a letto.
Il dolore, in questi casi, inizia ad attenuarsi dopo 1-3 settimane e diminuisce fino a svanire dopo alcuni mesi.
Intervento chirugico
Le fratture vertebrali peggiorano la qualità della vita e alimentano la sedentarietà, che a sua volta peggiora il quadro osteoporotico generale e predispone ad altre fratture.
Per questo sono state realizzate, da oltre un ventennio, procedure minimamente invasive di “vertebral augmentation“, oggi efficaci e sicure.
Le più utilizzate sono:
- la vertebroplastica, in cui si inietta un cemento “osseo” (un cianoacrilato, del tipo già usato per il femore) con ago sotto guida fluoroscopica;
- la cifoplastica percutanea, in cui l’iniezione è effettuata dopo inserimento di un catetere a palloncino.
Sono interventi che permettono al paziente di tornare a casa il giorno stesso:
- senza dolore;
- senza necessità di busto;
- con un recupero di mobilità e autonomia quasi immediato.
Vertebroplastica
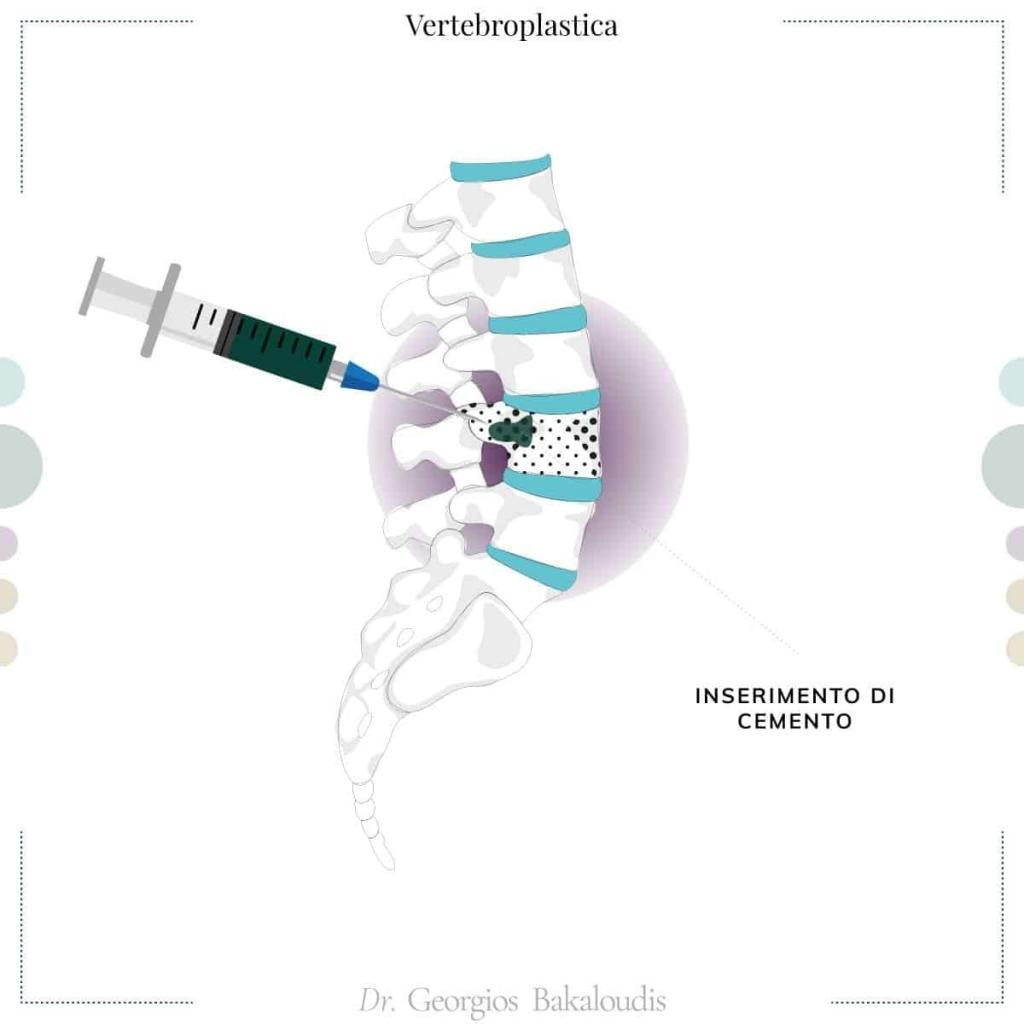
La vertebroplastica è consigliata nei casi in cui i trattamenti conservativi non abbiano risolto la sintomatologia o i farmaci mostrino effetti collaterali.
Viene eseguita di norma in anestesia locale, senza necessità di ricovero.
Prevede l’inserimento di un particolare cemento con un ago cavo direttamente all’interno della vertebra fratturata: questo si solidifica in tempi brevi, stabilizzando la condizione ed eliminando immediatamente e pressoché del tutto il dolore.
Cifoplastica
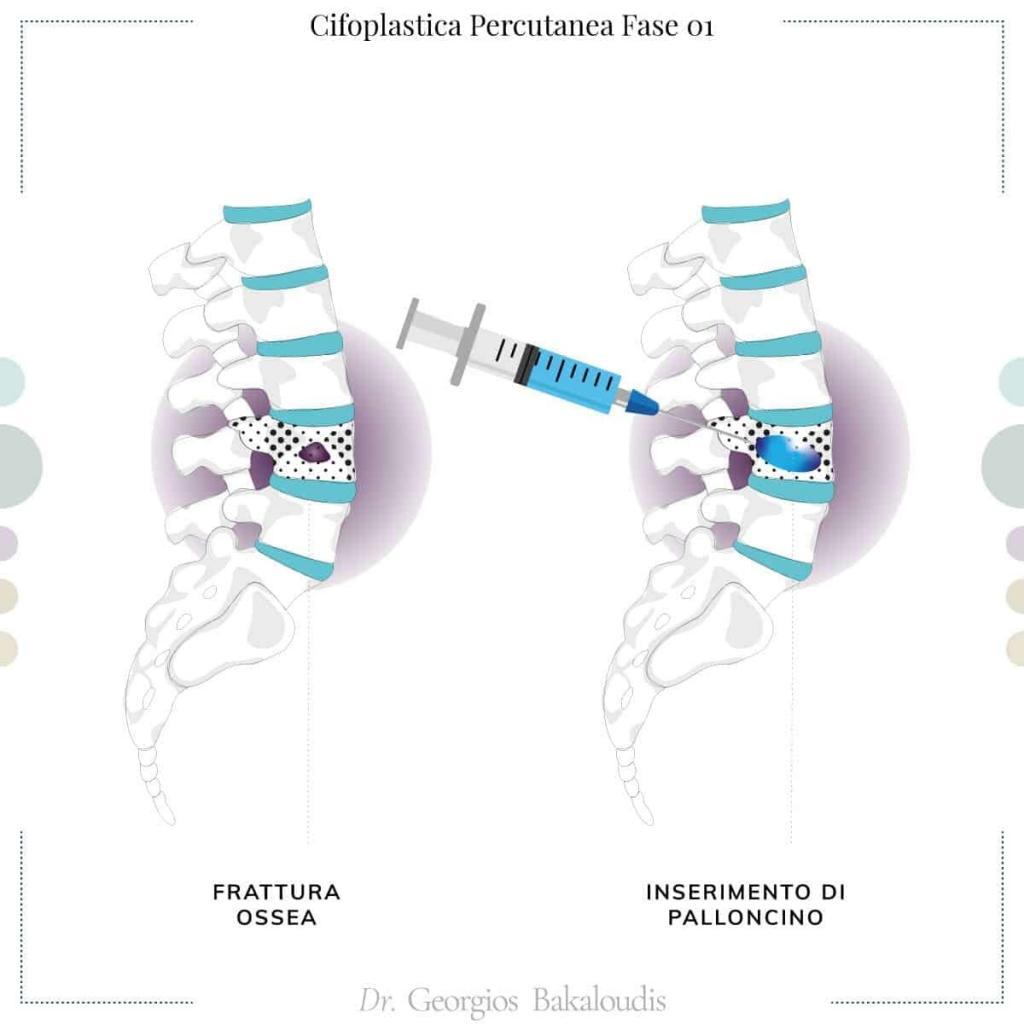
La cifoplastica percutanea è indicata in tutti i casi in cui non si verifica compressione del canale vertebrale ma è necessario correggere la deformità che si è creata.
Questa metodica, infatti, permette di ripristinare l’altezza perduta della vertebra, grazie all’inserimento di un palloncino che crea una nicchia al suo interno, dentro il quale viene inserito il cemento per il rimodellamento.
Anche in questo caso il paziente può rientrare a casa in giornata, offrendo la risoluzione immediata del dolore.